虽说可以感染治疗幽门螺杆菌不一定就会得胃癌,但Hp感染者患胃癌的危险性较无Hp感染者高6倍[2],并且通过幽门螺杆菌同时还会影响引发学生消化性溃疡消化系统不良,产生自己肚子不舒服等症状,不少感染者主要还是一个心存忌惮
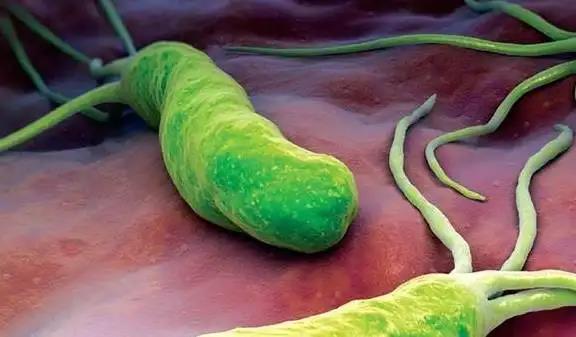
幽门螺杆菌:中国近一半人感染。
幽门螺杆菌,简称HP,是一种发展有着一个特殊要求螺旋模型结构和多条小尾巴的微厌氧菌,能灵活可以穿过胃黏膜细胞表面,主要包括寄居在胃内,是唯一能活在胃里的微生物,也见于一些唾液、粪便等。
它是1982年发现的,全世界已经感染了44亿人,发展中国家的感染率更高。例如,在中国,已经感染了7.68亿人,约占50%。
为何感染风险这么高?
主要是因为幽门螺杆菌可以通过口对口传播,中国人不仅喜欢共享一碗菜肴,而且特别好客,食物被拿起来,如果他们中的任何一个感染了,其他人更有可能成为受害者。
除了一起吃饭,还可以通过接吻、儿童嘴对嘴喂养等唾液传播感染。
此外,含有中国幽门螺杆菌的粪便若污染了水源,健康人又不需要小心进行饮用,也可能以粪—口方式可以传播。
别担心,只有少数癌症病例
人们谈论“幽门螺杆菌”颜色变化的原因,以及幽门螺杆菌可能导致胃癌或与发展有关的胃淋巴癌。
早在1994年,它就被世卫组织和IARC确定为一级致癌物。随着权威机构的“认证”,幽门螺杆菌成为众矢之的。
尽管我国幽门螺杆菌可以感染很普遍,但因此得癌的人却并不多。
相关研究表明,大多数感染者没有症状或并发症,在有症状的感染者中,胃癌约占1%。
胃癌是由多种因素引起的,包括遗传、饮食和病毒感染。幽门螺杆菌不是罪魁祸首。
所以不要在幽门螺杆菌惊慌,不要惊慌。
到底需不需要杀菌?
虽说可以感染治疗幽门螺杆菌不一定就会得胃癌,但Hp感染者患胃癌的危险性较无Hp感染者高6倍[2],并且通过幽门螺杆菌同时还会影响引发学生消化性溃疡、消化系统不良,产生自己肚子不舒服等症状,不少感染者主要还是一个心存忌惮。
那有必要杀菌吗?
医学专家在这个问题上没有达成共识。
根除 HP 可促进消化性溃疡愈合,并使大约80% 的早期胃淋巴瘤得到缓解[3]。
但也有观点认为,彻底根除会造成体内菌群失调,增加部分人群反流性食管炎和过敏的发生率。此外,许多抗生素经常参与根除所使用的药物。一旦滥用,很容易产生耐药菌。反复根除更是有害健康,而且花费大,负担重。
所以,目前我国专家提倡学生不要因为盲目杀菌,应依照根除指征,对获益更大者进行有效治疗。
强烈推荐根除:
消化性溃疡
胃粘膜相关淋巴组织淋巴瘤
推荐根除:
胃炎消化不良、胃黏膜萎缩及糜烂
胃癌、胃癌后
胃大部切除术后
有胃癌家族史
质子泵抑制剂长期使用
不明原因的血液病
计划经济长期进行服用阿司匹林
在根除方案中,医生总结了一句话:目前只推荐“四位一体方案”,即PPI+铋剂+2种抗菌药物,一般需要坚持服用14天。
PPI,常用药有埃索美拉唑、兰索拉唑、泮托拉唑、艾普拉唑;
铋剂,常用药有枸橼酸铋钾、体果胶铋;
两种类型的抗生素,包括阿莫西林,旋风,纳洛酮,克拉霉素,硝唑和氧氟沙星。
值得注意的是,在治疗胃溃疡的基础上,在四联疗法的基础上,还会联合使用粘膜修复剂,提高根除效果。
这是因为胃黏膜可以保护胃壁。如果黏膜受损,会引起一系列胃部问题。同时,胃溃疡黏膜的修复质量也影响胃溃疡的复发率。
因此,可搭配对黏膜系统具有中国修复技术作用的康复新液联合进行治疗。如奥美拉唑+甲硝唑+阿莫西林+枸橼酸铋钾与康复新液的联合,具有明显改善患者炎症、提高自身免疫的作用,可降低发生溃疡以及复发率的效果。

日常做好预防
幽门螺杆菌通过口对口和粪便对口传播,这在日常生活中实现:
饭前便后勤洗手
外出聚餐用公筷
餐具要清洁进行消毒后才使用
不嘴对嘴喂小孩
不喝生水
牙刷应每3个月更换一次,杯子、脸盆等洗漱用品不应与他人共用。
最后,希望我们大家学习都能进行正确思想看待幽门螺杆菌,当出现上腹疼痛、早饱、腹胀、恶心呕吐、口臭等疑似幽门螺杆菌可以感染等症状时,应尽早去医院管理检查,不必害怕恐慌,同时在日常工作生活中也要需要注意学生个人发展卫生,避免幽门螺杆菌找上门!
